登陆有奖并可浏览互动!
您需要 登录 才可以下载或查看,没有账号?立即注册


×
美国血液学会(ASH)公布的一张清单称, 5项血液学检测(或操作)应该停止或限制使用。协会称:这5项检测不但价格昂贵、疗效不好,而且过度使用或使用不当会对人体造成损害。
这份完整的清单于12月4日在美国血液学杂志《Blood》的网站上公布。这是由美国内科医学基金委员会率先发起的,《Choosing Wisely》活动的一部分,旨在减少浪费。
迄今为止,该活动已经进行了几年,在美国,很多权威的专业医疗社团已经列出了应该被停用的检测清单。例如,美国临床肿瘤学会(ASCO)继2012年4月发布第一个列表后,于近期发布了关于应该停止5项癌症实践的第二个列表,美国放射肿瘤学会在9月公布了这项列表。
红细胞输注:使用最小的有效剂量
建议清单称:输血不要超过必需的红细胞[RBC]单位数的最小值,达到减轻贫血症状或使病人的血红蛋白回到安全范围内(稳定的非心源性住院病人,7-8克/升)。
ASH解释说:清单中之所以有这一条是因为,与严格的策略相比,宽松的输血策略并不能改善疗效,不必要的输血一方面会产生高成本,另一方面使患者面临没有任何益处的潜在负面影响。
如果1个单位的红细胞就足够了,临床医生应避免用2个单位红细胞,对孩子来说,使用红细胞应有更严格的标准。
Dr. Hicks认为输血是血液科的一个核心组成部分,这条清单也是他们想要强调的一个非常重要的原则。
限制使用血栓形成检测

Dr. Hicks说,血栓形成检测包括对无明显原因发生静脉血栓栓塞(VTE)的患者的一系列血液检查,来观察患者是否患有与血液凝固有关的蛋白缺失或基因异常。
ASH清单建议,临床医生不要将该检测用于具有重大瞬时危险因素的成人VTE患者,如手术,外伤,以及长期不能活动。
“其中最常见的危险因素是手术,”希克斯博士评论说。如果静脉血栓栓塞在一个刚刚动过手术的患者身上发生,那么血栓很可能被认为是手术的原因,她评论说,即使这名患者做过血栓形成检测,也不会改变静脉血栓栓塞将被对待的方式。
ASH称,血栓形成检测非常昂贵,并且如果患者抗凝治疗的持续时间不恰当地被延长或病人被错误地标记为易栓(这可能会影响后续的保险性)时,将会对病人造成很大的伤害。此外,血栓形成检测不会改变发生在具有重大瞬时危险因素的VTE患者的管理上。
上面这条建议需要说明的是:当静脉血栓栓塞发生在具有重大瞬时危险因素并且同时有其他风险因素,比如妊娠,伴有激素治疗,或有较强的阳性家族史的患者身上时。在这些情况下,血栓形成倾向测试的作用是复杂的,患者和医生都建议从专家那里寻求指导。
停止下腔静脉滤器用于急性静脉血栓栓塞的术后常规应用
Dr. Hicks说,下腔静脉(IVC)设备被用在一些患有急性静脉血栓栓塞的患者身上,以防止凝块到达肺部并引起肺栓塞,这样的致死率约为10%。这些设备就像一把把倒挂的小雨伞,在到达肺部之前,他们坐在心脏下面的大血管上,从腿部的长静脉斩断并抓取凝块。
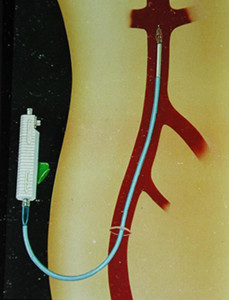
ASH指出,下腔静脉过滤器是昂贵的,可能会对人体造成伤害,并且没有一个强有力的证据保障。这些建议强调了一项最近关于6373例装了预防性下腔静脉滤器的接受减肥手术患者的报告,结果显示术后VTE发生率没有降低,并且死亡和/或残疾的概率增加了(AnnSurg. 2010;252:313-318)。
ASH称,下腔静脉过滤器主要适用在有急性静脉血栓栓塞并且对抗凝血剂有禁忌的病人身上,因为它们具有有活动性出血(例如胃肠道溃疡),或者它们具有抗凝血类出血的高风险。
较小的迹象表明,在某些情况下使用是合理的,包括即使有适当的抗凝治疗仍出现肺栓塞(PE)的患者和患有大块肺栓塞和心肺储备不佳的患者。
除了建议反对使用这些设备,ASH还建议,当做出使用他们的决定时,可回收过滤器比永久性过滤器更合适,当肺栓塞的风险问题得到解决,和/或抗凝治疗可以安全地复原时他们就可以被取代了。
2010年,美国食品和药品管理局就有关于下腔静脉过滤器的不良报道,并表示了当患者肺栓塞风险消退后,短期存放的可回收过滤器并不总是能被去除的担心。
该建议指出,最近的报告表明只有少数(8%至34%)的“临时”下腔静脉过滤器能被取回。因此,临床医生应在下腔静脉被放置的时候就考虑制定一个下腔静脉能被去除的具体计划。
限制血浆/ PCCs在紧急情况下使用
这一建议涉及使用血浆或凝血酶原复合浓缩物(PCC),来快速扭转维生素K拮抗剂(如华法林)的抗凝效果。
ASH指出,这些产品不应在紧急情况以外使用,紧急情况例如患者大出血、颅内出血或将要进行紧急手术——比如外伤或事故发生后。
社会评论说,这些血浆和PCCs可能会对病人造成严重的伤害,是昂贵的,很少用在维生素K拮抗剂的逆转上。
在非紧急情况下,ASH推荐停止使用维生素K拮抗剂或减量,和/或建议小剂量的维生素K取决于国际标准化比值与临床情况的管理。希克斯博士补充说,在大多数非紧急情况下,停药是安全地,只是需要几天,等待抗凝效果的消退。
只有在紧急情况下使用血浆和凝血酶原复合物是合适的。
治愈性治疗后限制使用CT监测淋巴瘤
完整的推荐是:限制在侵袭性淋巴瘤治愈性治疗后的无症状患者的身上使用CT扫描。这并不是说不使用CT扫描,而是建议限制使用次数。

Dr. Hicks说,做过治愈性治疗,并且目前正在缓解期的淋巴癌患者,每3-6个月会回到肿瘤/血液科做检查。这涉及到以前的病史,体格检查和血液化验,这样的患者也可能有常规的CT扫描监测。ASH的建议是,尤其是对正处于缓解期且无症状表现达2年以上的患者,大多数时候常规的CT扫描是不需要的。在类似的情况下,潜在的负面影响将超过它的益处。
在侵袭性非霍奇金淋巴瘤的缓解期无症状患者身上使用CT监测,会渐渐通过一些小的累积性的风险,辐射诱发恶性肿瘤。
这在有良好预后的淋巴瘤的年轻人身上尤为重要,在一些患者群体,如患有高度可治愈的淋巴瘤年轻女性人群中,做10 次CT扫描后估计的癌症死亡率的终生风险接近淋巴瘤死亡的5年累积概率。
ASH指出CT监测不但昂贵,而且并没有被证明能够提高生存率。
由于随着时间的推移的复发率逐渐下降,和缺少可证明的益处,在超过2年的无症状患者身上,不建议使用CT扫描。
对淋巴瘤采用常规CT扫描质疑的研究,是最近由梅奥诊所的研究人员进行,并在2013年美国临床肿瘤学会年会上发表。
淋巴瘤诊断的基础
淋巴瘤的诊断必须以切除活检为基础,临床医生不能依赖于细针吸取得到的组织开始治疗淋巴瘤。
总结:
Dr. Hicks 说:血液学是拥有许多新的和日益昂贵的检查和治疗的专科。这些新的诊断和治疗策略代表了重要进步,但如果患者过度使用或误用,也会构成严重危害和耗费大量成本。清单提醒血液科采取退后一步的方式,质疑是否有某些经常使用的手段是必须的,并逐步改变他们的做法,以最大限度地提高诊疗的价值。
(编译自:ASH: 5 Hematology Procedures That Should Stop or Be Limited,Medscape)
|
 /3
/3 